حقایق بیماری آشالازی
- آشالازی یک بیماری نادر عضلات تحتانی بدنه مری و اسفنکتر مری تحتانی است که از شل شدگی اسفنکتر جلوگیری کرده و مانع وجود انقباضات یا پریستالسیس مری می شود.
- علت بیماری آشالازی ناشناخته است، با این وجود، باعث از بین بردن عضلات مری و از همه مهم تر اعصاب کنترل کننده این عضلات می شود.
- علائم شایع بیماری آشالازی شامل:
- دشواری بلع (دیسفاژی)
- درد قفسه سینه
- استفراغ غذا و مایعات (بازگشت غذا به مری و گلو)
- عوارض بیماری آشالازی شامل مشکلات ریه و کاهش وزن است.
- آشالازی ممکن است خطر ابتلا به سرطان مری را افزایش دهد، اما این حالت به خوبی مشخص نشده است.
- آشالازی را می توان با استفاده از اشعه ایکس، آندوسکوپی یا مانومتری مری تشخیص داد.
- درمان های بیماری آشالازی شامل:
- داروهای خوراکی
- اتساع یا کشش مری
- جراحی
- تزریق داروهای آرامش بخش عضلانی (سم بوتولینوم) به طور مستقیم در مری است.
- هیچ رژیم خاصی برای درمان آشالازی وجود ندارد، با این وجود، برخی از بیماران یاد می گیرند که ظاهرا چه غذاهایی راحت تر از مری عبور می کند و تغییرات رژیم غذایی با استفاده از آن غذاها ایجاد می کنند، به عنوان مثال:
- نوشیدن غذاهای مایع
- نوشیدن آب های بیشتر با غذا
- نوشیدن نوشیدنی های گازدار (به نظر می رسد که گازدار بودن نوشیدنی ها به «هل دادن» غذا از طریق اسفنکتر مری کمک می کند).
- اگر فرد مبتلا به آشالازی به طور قابل توجهی وزن از دست داده است؛ رژیم غذایی او ممکن است با یک رژیم غذایی مایع تکمیل شود (که شامل تمام مواد مغذی است که از سوء تغذیه جلوگیری می کند).
تعریف آشالازی چیست؟
آشالازی را می توان به فقدان استراحت در اسفنکتر پایین مری و وجود تحرک غیر طبیعی در باقیمانده مری تعریف کرد.
آشالازی چیست؟
آشالازی نوعی بیماری نادر عضله مری (لوله بلع) است. اصطلاح آشالازی، به مفهوم «عدم آرامش» است و به مفهوم عدم توانایی اسفنکتر مری تحتانی (حلقه ای از عضله واقع در بین مری تحتانی و معده) برای باز کردن و اجازه دادن غذا برای ورود به معده اطلاق می شود. در نتیجه، افراد مبتلا به بیماری آشالازی، در بلع غذا مشکل دارند. علاوه بر عدم آرامش، آشالازی با ناهنجاری های پریستالسیس مری (معمولاً فقدان کامل پریستالسیس) همراه است، که فعالیت عضله مری (که شامل 90 درصد مری است) در بدن را که مواد غذایی را از گلو به معده منتقل کرده، هماهنگ می کند.
عملکرد مری طبیعی چگونه است؟
مری سه بخش کاربردی دارد. قسمت بالایی که اسفنکتر فوقانی مری است، یک حلقه مخصوص از عضله است که انتهای فوقانی لوله مری را تشکیل می دهد و مری را از گلو جدا می کند. اسفنکتر فوقانی اکثر اوقات بسته است تا مانع از بازگشت غذاها از قسمت اصلی مری به گلو شود. قسمت اصلی مری که به عنوان بدنه مری نامیده می شود، یک لوله عضلانی طولانی و تقریبا 20 سانتی متری (8 اینچی) است. سومین بخش عملکردی، اسفنکتر تحتانی مری است که یک حلقه مخصوص عضلات مری در محل اتصال مری با معده است. مانند اسفنکتر فوقانی، اسفنکتر تحتانی نیز بسته باقی می ماند تا مانع از بازگشت غذاها و اسید از معده به بدنه مری شود.
اسفنکتر فوقانی با بلع غذا شل می شود تا غذا و بزاق دهان را از گلو به بدنه مری منتقل نماید. عضله در مری فوقانی دقیقا در زیر اسفنکتر فوقانی منقبض می شود، که منجر به فشردگی بیشتر غذا و بزاق دهان به داخل بدنه مری می شود. انقباض حلقوی مانند عضله در طول بدنه مری ادامه پیدا کرده، غذا و بزاق را به سمت معده سوق می دهد. (پیشرفت انقباض عضلانی از طریق بدن مری با نام یک موج پریستالتیک شناخته می شود). با رسیدن موج پریستالتیک به اسفنکتر تحتانی، اسفنکتر باز شده و غذا به معده منتقل می شود.
چگونه عملکرد مری در بیماری آشالازی غیر طبیعی می شود؟
در بیماری آشالازی، اسفنکتر تحتانی برای شل و باز شدن جهت انتقال غذاها به معده ناتوان است. در حداقل نصف بیماران، فشار شل شدگی اسفنکتر تحتانی (فشار در اسفنکتر تحتانی هنگامی که بیمار غذایی نمی بلعد) نیز به طور غیر طبیعی زیاد است. علاوه بر ناهنجاری های اسفنکتر تحتانی، عضله نیمه پایینی تا دو سوم بدنه مری به طور عادی منقبض نمی شود، یعنی امواج پریستالتیک رخ نمی دهد، بنابراین، غذا و بزاق از داخل مری به معده منتقل نمی شوند. تعداد کمی از بیماران مبتلا به آشالازی در پی بلع ها دچار امواج فشار قوی در بدنه تحتانی مری می شوند، اما این امواج فشار قوی در هل دادن مواد غذایی به داخل معده مؤثر نیستند. به این بیماران، مبتلا به آشالازی «شدید» گفته می شود. این ناهنجاری های اسفنکتر تحتانی و بدنه مری، مسئول چسبیدن مواد غذایی در مری هستند.
علائم بیماری آشالازی چیست؟
علائم بیماری آشالازی شامل:
- مشکل در بلع غذا
- مشکل در بلع مواد غذایی جامد و مایع
- استفراغ غذا، یعنی غذا به مری باز می گردد. اگر این اتفاق در طول شب بیافتد، ممکن است مواد غذایی وارد ریه شود که یک مشکل جدی پزشکی است.
- ناراحتی قفسه سینه ناشی از اتساع مری و یا مواد غذایی مانده در مری
- درد ناگهانی قفسه سینه که معمولا علت آن نامشخص است
- سوزش معده، با این وجود، سوزش معده به علت سوزش خود معده نیست و درمان سوزش معده کمکی به تسکین آن نمی کند.
- کاهش وزن در اثر کاهش مصرف مواد غذایی

چه عواملی باعث بیماری آشالازی می شود؟
علت بیماری آشالازی ناشناخته است. تئوری های علیت، عفونت، وراثت یا یک ناهنجاری سیستم ایمنی بدن را علت این بیماری می دانند که در ناهنجاری سیستم ایمنی بدن، خود بدن به مری آسیب وارد کند (بیماری خود ایمنی).
مری شامل هم عضلات و هم اعصاب است. اعصاب، شل شدگی و باز شدن اسفنکترها و همچنین امواج پریستالتیک در بدنه مری را هماهنگ می کند. بیماری آشالازی هم بر اعصاب و هم بر عضلات مری اثر می گذارد. با این وجود، اعتقاد بر این است که تاثیر آن بر اعصاب بسیار مهم تر است. در اوایل بیماری آشالازی، التهاب ها (در صورت معاینه در زیر میکروسکوپ) در عضله های مری تحتانی و به ویژه در اطراف اعصاب قابل مشاهده است. با پیشرفت بیماری، اعصاب شروع به انحطاط کرده و در نهایت از بین می رود، به خصوص اعصابی که باعث شل شدن اسفنکتر تحتانی مری می شوند. هنوز هم در ادامه پیشرفت بیماری، سلول های عضلات شروع به انحطاط می کنند، که احتمالا به دلیل آسیب دیدن اعصاب است. نتیجه این تغییرات، این است که اسفنکتر تحتانی شل شده و عضلات در بدنه اسفنکتر تحتانی نمی توانند از امواج پریستالتیک حمایت کنند. با گذشت زمان، بدنه مری کشیده شده و بزرگ تر (گشادتر) می شود.
چگونه بیماری آشالازی تشخیص داده می شود؟
تشخیص بیماری آشالازی بر اساس تاریخچه با شک و تردید همراه بوده است. بیماران معمولا بدتر شدن (وخامت) بلع (دیسفاژی) برای مواد غذایی جامد و مایع را در یک دوره زمانی ماه ها تا سال ها توصیف می کنند. آنها ممکن است استفراغ غذا (بازگشت غذا به مری)، درد قفسه سینه، یا کاهش وزن داشته باشند. به ندرت علائم اولیه ذات الریه استنشاقی محسوب می شود.
از آنجا که بیماران معمولاً یاد می گیرند با خوردن لقمه های کوچکتر، جویدن خوب و آهسته غذا خوردن، مشکل دیسفاژی را حل کنند، تشخیص بیماری آشالازی اغلب با ماه ها و حتی سال ها تاخیر همراه است. تاخیر در تشخیص بیماری آشالازی تاسف آور است، زیرا اعتقاد بر این است که درمان زودرس- قبل از اتساع مشخص مری- می تواند از اتساع مری و عوارض آن جلوگیری نماید. دیسفاژی در بیماری آشالازی اغلب متفاوت از دیسفاژی ناشی از تنگی مری (باریک شدن مری در اثر زخم) و سرطان مری است. در بیماری آشالازی، دیسفاژی معمولا هم در غذاهای جامد و هم برای غذاهای مایع اتفاق می افتد، در حالی که در تنگی مری و سرطان، دیسفاژی فقط برای غذاهای جامد اتفاق می افتد و برای غذاهای مایع این گونه نیست، تا زمانی که خیلی دیر شده و بیماری تنگی مری بسیار پیشرفت کند.
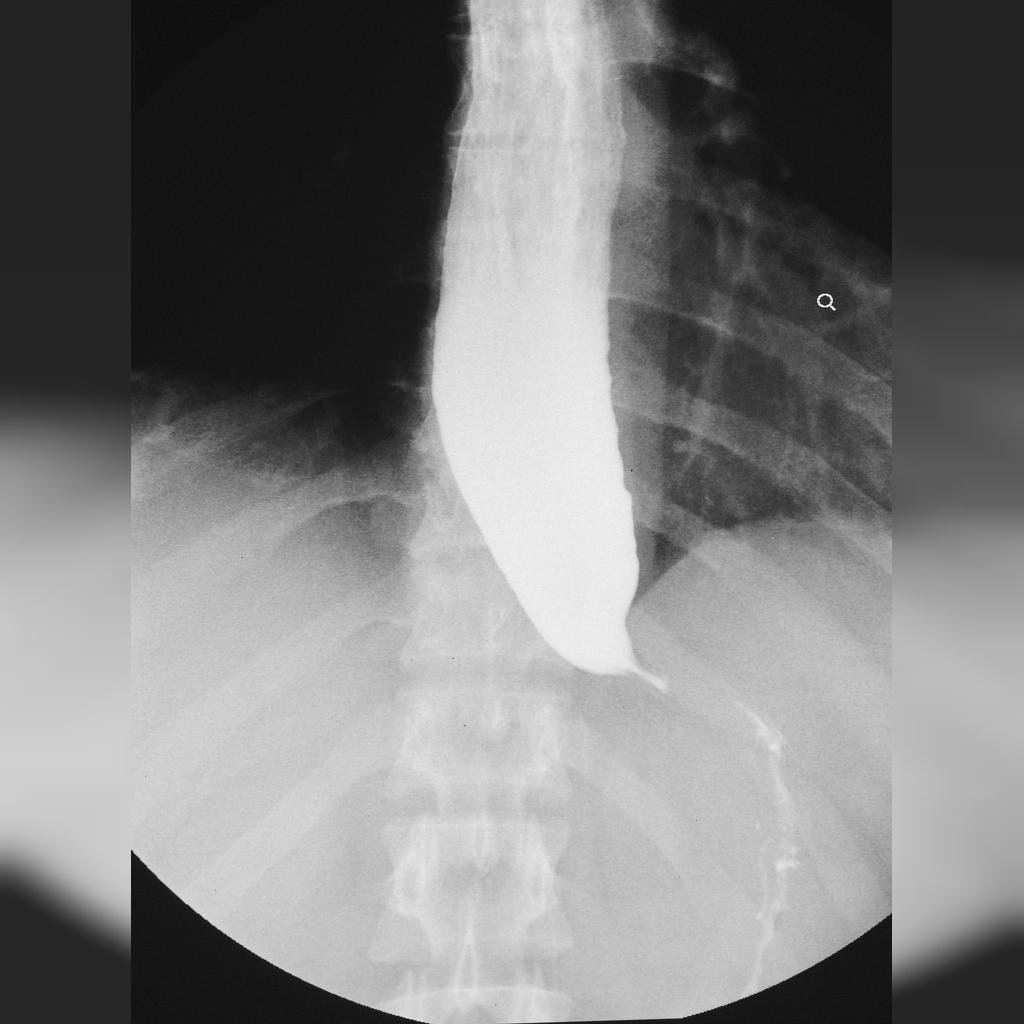
1. مطالعات اشعه ایکس
تشخیص بیماری آشالازی معمولا با استفاده از مطالعه اشعه ایکس با نام فیلم ازوفاگرام انجام می شود که در آن فیلم اشعه ایکس از مری بعد از بلع باریم گرفته می شود. باریم، مری را پر می کند و می توان تخلیه باریم به معده را مشاهده کرد. در بیماری آشالازی، فیلم ازوفاگرام نشان می دهد که مری گشاد شده است (بزرگ یا عریض شده است)، که با باریک شدن برجسته در انتهای تحتانی مری همراه است، که گاهی اوقات به «منقار پرنده» تشبیه می شود. علاوه بر این، باریم قبل از وارد شدن به معده، به مدت طولانی تری در مری باقی می ماند.
2. مانومتری مری
آزمایش دیگر شامل مانومتری مری است، که می تواند به طور مشخص ناهنجاری های عملکرد عضله را که از ویژگی های بارز بیماری آشالازی است، نشان دهد، یعنی اینکه عدم توانایی عضلات بدنه مری در انقباض برای بلع غذا و عدم توانایی اسفنکتر تحتانی مری برای شل شدگی را نشان می دهد. برای آزمایش مانومتری، یک لوله نازک که فشار ایجاد شده توسط عضله منقبض شده مری را اندازه گیری می کند، از طریق بینی وارد پشت گلو شده و به داخل مری می رود. در بیماران مبتلا به آشالازی، هیچ گونه امواج پریستالتیک در نیمه تحتانی مری پس از بلع مشاهده نمی شود و فشار درون اسفنکتر تحتانی مری منقبض شده با بلع کاهش نمی یابد. در بیماران مبتلا به آشالازی شدید، ممکن است یک انقباض همزمان قوی عضله در بدنه تحتانی مری مشاهده شود. مزیت استفاده از مانومتری، این است که در اوایل ابتلا، بیماری آشالازی را تشخیص می دهد که ممکن است در این زمان فیلم ازوفاگرام، همه چیز را عادی نشان دهد.
3. آندوسکوپی
از آندوسکوپی نیز می توان برای تشخیص بیماری آشالازی استفاده کرد، اگرچه در اوایل ابتلا به بیماری آشالازی، نتیجه آندوسکوپی می تواند طبیعی باشد. آندوسکوپی روشی است که در آن یک لوله فیبر نوری منعطف با نور و دوربین از طریق بلع وارد بدن می شود. این دوربین، تصاویر مستقیمی از داخل مری را ارائه می دهد.
یکی از اولین یافته های آندوسکوپی در بیماری آشالازی، مقاومت است، زیرا آندوسکوپ به دلیل فشار زیاد در اسفنکتر تحتانی مری، از مری گذشته و وارد معده می شود. بعدها، آندوسکوپی ممکن است گشاد شدن مری و عدم وجود امواج پریستالتیک را نشان دهد. آندوسکوپی نیز مهم است؛ زیرا وجود سرطان مری و سایر دلایل دیسفاژی را رد می کند. در دو حالت بیماری آشالازی می تواند شبیه به سرطان مری و بیماری شاگاس مری به نظر برسد. که هر دو این حالت ها، در ناهنجاری های فیلم ازوفاگرام و مانومتری از بیماری آشالازی قابل تشخیص نیستند. خوشبختانه، آندوسکوپی معمولا می تواند وجود سرطان مری را رد کند.
بیماری شاگاس، یک عفونت ناشی از انگل تریپانوزوم کروزی است که در آمریکای جنوبی و مرکزی شایع است. این بیماری از طریق نیش حشره ای از خانواده سن ضارب به انسان منتقل می شود. در زمانی که حشره نیش می زند، انگل در مدفوع حشره وجود دارد. ایجاد خراش در سطح پوست باعث باز شدن پوست و ورود انگل به داخل بدن می شود. این انگل در سرتاسر بدن پخش می شود، اما ابتدا در عضلات دستگاه گوارش، از مری تا رکتوم ساکن می شود، اگرچه این انگل اغلب بر عضله قلب نیز اثر می گذارد. در دستگاه گوارش، انگل باعث تخریب اعصاب کنترل کننده عضلات می شود و می تواند منجر به عملکرد غیر طبیعی در هر نقطه از دستگاه گوارش شود. هنگامی که بر مری تأثیر می گذارد، ناهنجاری های آن با بیماری آشالازی مشابه به نظر می رسد.
بیماری شاگاس حاد بیشتر در کودکان مشاهده می شود. در بزرگسالان، بعدها به علت مشکلات در بلع مشاهده شده که حاد بودن آن برای مدت طولانی است که برطرف شده است. در صورت وجود مشکل در سایر قسمت های دستگاه گوارش، مانند گشاد شدن روده کوچک یا روده بزرگ و قلب، شخص مشکوک به ابتلا به بیماری چاگاس است. بهترین راه تشخیص این بیماری از طریق آزمایش های سرولوژیکی برای جست و جو آنتی بادی های خون بر علیه انگل است.
درمان بیماری آشالازی چیست؟
درمان بیماری آشالازی شامل: استفاده از داروهای خوراکی، کشیدگی اسفنکتر پایین مری (اتساع)، جراحی برای برش اسفنکتر (ازوفاگومیوتومی) و تزریق سم بوتولینوم (بوتاکس) به اسفنکتر است. هر چهار روش درمانی، فشار داخل اسفنکتر مری تحتانی را کاهش می دهند، تا امکان عبور آسانتر غذا از مری به معده فراهم شود.
رژیم های غذایی، داروهای خوراکی و سم بوتولینوم (بوتاکس) برای درمان آشالازی
در مورد آشالازی و رژیم غذایی چطور؟
هیچ رژیم غذایی خاصی برای درمان آشالازی وجود ندارد، اگرچه تغییرات رژیم غذایی اغلب توسط بیماران انجام می شود، زیرا یاد می گیرند که چه غذاهایی راحت تر از مری عبور می کند. معمولا غذاهای مایع راحت تر عبور می کند و بیماران گاهی با وعده های غذایی خود، آب بیشتری می نوشند. در اوایل پیشرفت این بیماری، ممکن است دریابند که مایعات گازدار به عبور مواد غذایی از مری کمک می کند، که احتمالا به دلیل افزایش فشار داخل مری ناشی از کربناتی شدن است که غذاها را از طریق اسفنکتر «هل» می دهد. اگر کاهش وزن قابل توجه باشد، منطقی است که از یک مکمل مواد غذایی با مکمل های مایع که کامل بوده استفاده نمایند. به این معنا که شامل همه مواد مغذی برای جلوگیری از سوء تغذیه است.
داروهای خوراکی
داروهای خوراکی که می تواند به آرامش اسفنکتر تحتانی مری کمک کند، شامل گروهی از داروها است که با نام نیترات ها شناخته می شوند. به عنوان مثال، ایزوسوربید دینیترات (Isordil) و مسدود کننده های کانال کلسیم (CCB)، به عنوان مثال، نیفدیپین (پروکاردیا) و وراپامیل (کالان). اگرچه برخی از بیماران مبتلا به آشالازی، به خصوص در اوایل ابتلا به این بیماری، با مصرف داروها بهبود در علائم را مشاهده می کنند، اما در اکثر بیماران این گونه نیست. به خودی خود، داروهای خوراکی احتمالا فقط علائم کوتاه مدت و نه بلند مدت بیماری آشالازی را تسکین می دهند، و بسیاری از بیماران با مصرف این داروها، عوارض جانبی را تجربه می کنند.

سم بوتولینوم
یکی دیگر از روش های درمانی بیماری آشالازی، تزریق آندوسکپیک سم بوتولینوم در اسفنکتر تحتانی برای تضعیف آن است. این تزریق، سریع بوده و بدون جراحی است و نیاز به بستری شدن ندارد. درمان با استفاده از سم بوتولینوم، بی خطر است، اما اثر آن بر اسفنکتر اغلب فقط برای چند ماه دوام دارد، و تزریق های بیشتر سم بوتولینوم ممکن است الزامی باشد. تزریق گزینه بسیار خوبی برای بیماران سالخورده است، کسانی که عمل جراحی برای آنها خطرناک است، به عنوان مثال، برای بیمارانی با مشکلات شدید قلبی و ریوی. همچنین بیمارانی که وزن قابل توجهی از دست داده اند، می توانند قبل از درمان «دائمی» با عمل جراحی، غذا بخورند و وضعیت تغذیه خود را بهبود بخشند. این ممکن است عوارض بعد از عمل جراحی را کاهش دهد.
اتساع و ازوفاگومیوتومی برای معالجه آشالازی
اتساع
اسفنکتر تحتانی مری نیز ممکن است به طور مستقیم با اتساع قوی درمان شود. اتساع اسفنکتر تحتانی مری با استفاده از یک لوله با یک بالون در انتهای آن که شخص بیمار باید آن را ببلعد، انجام می شود. بالون به کمک اشعه ایکس در قسمت اسفنکتر تحتانی قرار می گیرد و بالون به طور ناگهانی می ترکد. هدف آن در واقع کشش- پاره کردن- اسفنکتر است. موفقیت در انجام اتساع قوی بین 60 تا 95 درصد گزارش شده است. در بیمارانی که عمل اتساع موفقیت آمیز نبوده است، باید اتساع های بیشتری انجام شود، اما احتمال موفقیت آن با انجام هر بار عمل اتساع، کاهش می یابد. اگر اتساع موفقیت آمیز نباشد، ممکن است اسفنکتر از طریق جراحی همچنان درمان شود. عارضه اصلی اتساع قوی، پارگی مری است که در 5 درصد موارد اتفاق می افتد. نیمی از پارگی ها بدون جراحی بهبود می یابند، اگرچه بیمارانی با پارگی مری که به عمل جراحی نیاز ندارند، باید از نزدیک تحت نظارت بوده و با آنتی بیوتیک ها درمان شوند. نیمی از پارگی ها نیاز به جراحی دارد. (اگرچه جراحی خطرات بیشتری را برای بیمار به همراه دارد، اما جراحی می تواند پارگی را ترمیم نماید و همچنین به طور دائم آشالازی را از طریق ازوفاگومیوتومی درمان نماید). مرگ در اثر اتساع قوی نادر است. در مقایسه با جراحی، اتساع روشی سریع و ارزان قیمت است و بیماران را فقط برای مدت کوتاهی بستری می کنند.
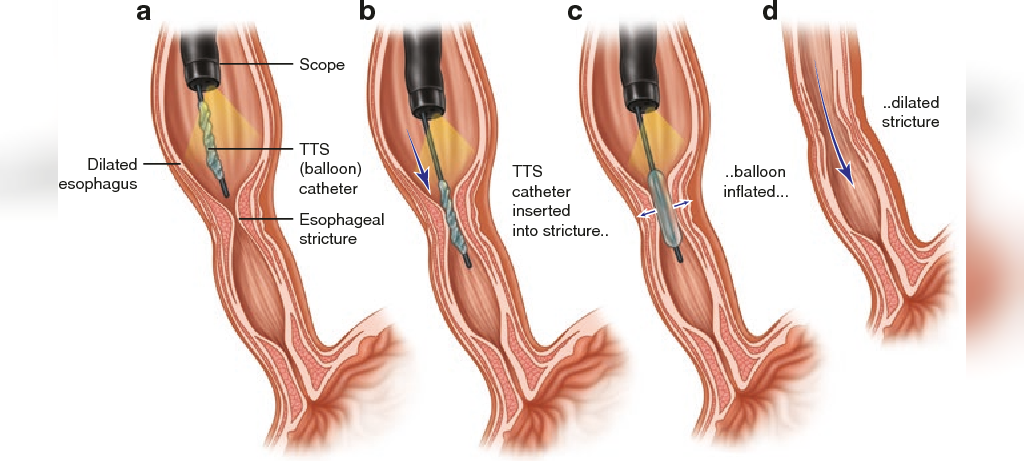
ازوفاگومیوتومی (مری برداری)
همچنین می توان اسفنکتر را از طریق جراحی برش داد، که این کار ازوفاگومیوتومی نامیده می شود. جراحی با استفاده از برش شکمی یا لاپاروسکوپی از طریق سوراخ های کوچک در شکم قابل انجام است. به طور کلی، روش لاپاروسکوپی برای آشالازی ساده استفاده می شود. از طرف دیگر، جراحی را می توان با برش بزرگ یا لاپاروسکوپی از طریق قفسه سینه انجام داد. عمل ازوفاگومیوتومی از اتساع قوی موفق تر بوده است، احتمالا به این دلیل که فشار در اسفنکتر تحتانی به میزان بیشتر و قابل اطمینان تری کاهش می یابد. در 80 تا 90 درصد از بیماران، موفقیت آمیز بوده است. با این وجود، با ارتباط با بیماران پس از ازوفاگومیوتومی، برخی از بیماران دچار دیسفاژی مکرر می شوند. بنابراین، ازوفاگومیوتومی یک درمان دائمی را تضمین نمی کند. مهم ترین عارضه جانبی ناشی از این کاهش بزرگ فشار در اثر ازوفاگومیوتومی، ریفلاکس اسید معده (ریفلاکس معده ای مروی یا GERD) است. برای جلوگیری از ابتلا به این بیماری، عمل ازوفاگومیوتومی می تواند اصلاح شود به گونه ای که اسفنکتر را به طور کامل برش ندهد یا ازوفاگومیوتومی ممکن است با عمل جراحی ضد ریفلاکس به طور هم زمان صورت گیرد. هر کدام از این عمل جراحی ها که صورت گیرد، برخی از پزشکان، درمان مادام العمر با داروهای خوراکی برای ریفلاکس معده را توصیه می کنند. برخی دیگر، در صورت یافتن ریفلاکس معده، آزمایش 24 ساعته اسید مری را همراه با داروهای مادام العمر توصیه می کنند.
منبع: medicinenet

دیدگاه ها