ایست قلبی یکی از وضعیتهای اورژانسی پزشکی است که به دلیل یک مشکل الکتریکی در قلب رخ میدهد و باعث توقف ضربان قلب میشود. هنگامی که قلب دیگر خون را پمپاژ نمیکند، فرد به سرعت بیهوش میشود و اگر اقدام فوری انجام نشود، وضعیت میتواند ظرف چند دقیقه کشنده باشد. دریافت کمک فوری و آغاز احیای قلبی-ریوی (CPR) شانس بقا را بهطور چشمگیری افزایش میدهد. در این مقاله از سلام دنیا به بررسی اهمیت تشخیص و اقدامات فوری در ایست قلبی پرداختهایم.
ایست قلبی چیست؟
ایست قلبی زمانی اتفاق میافتد که قلب شما یا کاملاً متوقف میشود یا آنقدر سریع میزند که دیگر قادر به پمپاژ خون نیست. در هنگام ایست قلبی، معمولاً فرد ناگهان بیهوش میشود. علائم بدون هشدار قبلی شروع میشوند، به همین دلیل به آن ایست قلبی ناگهانی نیز گفته میشود. این وضعیت تهدیدکننده زندگی میتواند در صورت عدم دریافت درمان فوری، کشنده باشد.
در هنگام ایست قلبی (ایست قلبی-ریوی)، قلب شما دیگر خون پمپاژ نمیکند. در عرض چند دقیقه، این وضعیت اعضا و کل بدن را در معرض خطر مرگ قرار میدهد، زیرا آنها به طور مداوم به اکسیژن نیاز دارند. خون شما اکسیژن را به بدن میرساند. درمان اضطراری شامل احیای قلبی-ریوی (CPR) و شوک الکتریکی (دفیبریلاتور) است. CPR اکسیژن کافی را در ریهها حفظ کرده و آن را به مغز میرساند تا زمانی که شوک الکتریکی ریتم طبیعی قلب را بازگرداند.
CPR و استفاده از دفیبریلاتور ممکن است جان شما را نجات دهد. اگر کسی را دیدید که ناگهان به زمین افتاد و به ایست قلبی ناگهانی مشکوک شدید، فوراً با 112 (یا شماره اورژانس محلی خود) تماس بگیرید. هر چه فرد سریعتر کمک دریافت کند، شانس زنده ماندن و بهبودی بهتر افزایش مییابد.
حتما بخوانید: علت تپش قلب چیست
ایست قلبی چقدر شایع است؟
سالانه بیش از 356,000 آمریکایی دچار ایست قلبی خارج از بیمارستان میشوند. این وضعیت معمولاً بزرگسالان را تحت تأثیر قرار میدهد، اما ممکن است در کودکان نیز رخ دهد. ایست قلبی ناگهانی در افراد با یا بدون بیماری قلبی اتفاق میافتد. داشتن حمله قلبی یا سایر مشکلات قلبی میتواند خطر ابتلا به ایست قلبی را به طور قابل توجهی افزایش دهد.
علائم ایست قلبی چیست؟
علائم ایست قلبی ممکن است شامل موارد زیر باشد:
- از دست دادن هوشیاری (غش کردن)
- تپش قلب
- سرگیجه
- سبکی سر
- ضعف

ایست قلبی ناگهانی معمولاً بدون هیچ علائم قبلی اتفاق میافتد.
قبل از ایست قلبی چه اتفاقی میافتد؟
قبل از غش کردن، ممکن است نشانههای دیگری از ایست قلبی را تجربه کنید، از جمله:
- درد قفسه سینه
- حالت تهوع و استفراغ
- تنگی نفس
علت ایست قلبی چیست؟
قبل از ایست قلبی، تکانههای غیرطبیعی و سریع به طور ناگهانی تکانههای الکتریکی طبیعی که باعث شروع ضربان قلب میشوند را از بین میبرند. ریتمهای غیرطبیعی قلب (آریتمیها) عامل بیشتر موارد ایست قلبی ناگهانی هستند. شایعترین آریتمی تهدیدکننده زندگی، فیبریلاسیون بطنی (که به آن وی-فیب نیز گفته میشود) است. این حالت شامل یک فعالیت نامنظم و بینظم تکانهها از بطنهای قلب (حفرات پایینی) است.
وقتی این اتفاق میافتد، قلب نمیتواند خون را پمپاژ کند. وقتی قلب نمیزند، هیچ راهی برای رساندن خون غنی از اکسیژن به بقیه بدن وجود ندارد. بدون درمان، ممکن است ظرف چند دقیقه جان خود را از دست بدهید. شرایط و وضعیتهایی که میتوانند منجر به این ریتمهای غیرطبیعی قلب شوند، علل زمینهای ایست قلبی ناگهانی هستند. این موارد شامل:
- کاردیومیوپاتی (بیماری عضله قلب)
- داروهای مصرفی برای سایر بیماریها
- حمله قلبی
- نارسایی قلبی
- مواد مخدر تفریحی مانند کوکائین
- سندرم بروگادا
- سندرم طولانی QT (LQTS)
- بیماری شدید یا جراحت (ضربه) همراه با خونریزی شدید
حتما بخوانید: علائم سکته قلبی چیست
علل دیگر ایست قلبی شامل موارد زیر است:
- بیماری عروق کرونری (CAD)
- بیماریهای قلبی مادرزادی (از بدو تولد)
- تغییرات ساختاری قلب به دلیل بیماری یا عفونت
- فعالیت جسمی شدید یا خونریزی
- بیماریهای عفونی
- بیماریهای تنفسی
- جراحت شدید (ضربه)
- سموم (مصرف مواد سمی یا مسمومیت)
برخی از این مشکلات باعث کاهش سطح اکسیژن یا کاهش حجم خون میشوند که عملکرد قلب را مختل میکند.
عوامل خطر برای ایست قلبی چیست؟
ممکن است خطر ابتلا به ایست قلبی در شما بیشتر باشد اگر:
- قبلاً دچار ایست قلبی ناگهانی شدهاید یا در خانوادهتان سابقه آن وجود دارد.
- سابقه شخصی یا خانوادگی ریتمهای غیرطبیعی قلب مانند سندرم طولانی QT و تاکیکاردی بطنی داشته باشید.
- پس از حمله قلبی دچار آریتمیهای خاصی شده باشید.
- از بدو تولد مشکلات قلبی یا عروقی داشته باشید.
- بیماری دریچه قلب داشته باشید.
- سابقه غش کردن داشته باشید.

- نارسایی قلبی ناشی از بیماریهایی مانند کاردیومیوپاتی گشادی داشته باشید.
- کاردیومیوپاتی هیپرتروفیک داشته باشید.
- تغییرات عمده در میزان پتاسیم و منیزیم خونتان داشته باشید.
- دچار چاقی باشید.
- دیابت داشته باشید.
- از مواد مخدر تفریحی یا داروهایی استفاده کنید که خطر آریتمیهای تهدیدکننده زندگی را افزایش میدهند.
عوارض ایست قلبی چیست؟
بقایافتگان ایست قلبی-ریوی اغلب ماهها یا سالها بعد با مشکلات پزشکی مواجه میشوند. آنها ممکن است دچار:
- مشکلات شناختی
- خستگی
- مشکلات سلامت روانی شوند.
ایست قلبی چگونه تشخیص داده میشود؟
علائم ایست قلبی به طور ناگهانی شروع میشوند و زمان کمی برای انجام آزمایشها باقی میماند. این وضعیت میتواند ظرف چند دقیقه کشنده باشد، به همین دلیل تشخیص سریع بسیار ضروری است. علائم فرد اغلب بهترین راه برای تشخیص ایست قلبی هستند، بهویژه اگر:
- بیهوش باشد
- نبض نداشته باشد
- نفس نکشد
ایست قلبی چگونه درمان میشود؟
ایست قلبی ناگهانی قابل درمان و بازگردانی است، اما درمان باید بلافاصله و در هر مکانی که هستید آغاز شود. اگر درمان در چند دقیقه اول پس از ایست قلبی ناگهانی شروع شود، احتمال بقا تا 90٪ میتواند باشد. این نرخ هر دقیقه که درمان به تأخیر بیفتد حدود 10٪ کاهش مییابد. اگر ایست قلبی بیش از هشت دقیقه بدون انجام CPR طول بکشد، میتواند کشنده باشد. آسیب مغزی ممکن است حتی پس از پنج دقیقه رخ دهد.
حتما بخوانید: مکمل و داروهای خطرناک برای سلامت قلب
اگر کسی را دیدید که دچار ایست قلبی ناگهانی شده است، این کارها را انجام دهید:
- فوراً با 115 تماس بگیرید.
- احیای قلبی-ریوی (CPR) را شروع کنید، حتی اگر تنها نسخه دستمحور آن باشد.
- اگر دستگاه شوک خودکار خارجی (AED) در نزدیکی شما وجود دارد، از آن استفاده کنید—این دستگاه به شما میگوید چه کاری انجام دهید. هرچه فرد سریعتر شوک دریافت کند، شانس بقا بیشتر خواهد بود.
عوارض و اثرات جانبی درمان
احیای قلبی-ریوی (CPR) ممکن است باعث آسیبهایی به قفسه سینه مانند شکستگی دندهها یا شکستگی جناغ سینه شود. برخی افراد نیز ممکن است دچار آسیب در ناحیه شکم شوند. اما این خطرات قابل قبول است زیرا هدف نجات جان فرد است.
اگر دچار ایست قلبی شوم، چه انتظاری باید داشته باشم؟
پس از بازگشت به خانه، ممکن است عوارضی ایجاد شود. ممکن است نیاز به بازگشت به بیمارستان برای درمان نارسایی کلیه، نارسایی کبد و بیماریهای طولانیمدت قلبی داشته باشید. افرادی که از ایست قلبی ناگهانی نجات مییابند، چشمانداز متفاوتی دارند که بستگی به سرعت دریافت درمان پزشکی آنها دارد. آنها معمولاً برای بازیابی مهارتهایی که قبل از ایست قلبی داشتند، نیاز به کمک دارند.
این موضوع به این دلیل است که اگر چند دقیقه زیادی بدون رسیدن اکسیژن به مغز بگذرد، ممکن است آسیب مغزی رخ دهد. تقریباً 9 نفر از هر 10 نفری که از ایست قلبی-ریوی نجات مییابند، دچار آسیب مغزی دائمی به دلیل کمبود اکسیژن میشوند. این امر میتواند تغییراتی در زندگی روزمره و تواناییهای فرد ایجاد کند. شما ممکن است با مشکلات زیر مواجه شوید:
- آتاکسی، که بر حرکت و هماهنگی تأثیر میگذارد
- کما و حالت نباتی پایدار
- دشواری در تمرکز
- دیسفاژی (مشکلات در بلع)
- خستگی
- فراموشی

- ضعف عضلانی
- تشنج
- اختلالات گفتاری، از جمله دیسآرتریا
- سکته مغزی
- رفتارهای غیرعادی مانند تکانشگری
- مشکلات بینایی مانند کاهش دید
زنده ماندن بدون آسیب مغزی بهطور قابل توجهی با شروع سریع CPR و دفیبریلاسیون افزایش مییابد.
آیا یک فرد میتواند پس از ایست قلبی زنده بماند؟
بله، امکان زنده ماندن پس از ایست قلبی وجود دارد، اما این امر شایع نیست. بیشتر افرادی که دچار ایست قلبی ناگهانی خارج از بیمارستان میشوند، زنده نمیمانند. معمولاً دلیل این موضوع این است که به موقع کمک دریافت نمیکنند. با این حال، نرخ بقا نسبت به 10 سال پیش بهتر شده است. حدود 11٪ از افرادی که دچار ایست قلبی خارج از بیمارستان میشوند و درمان اورژانسی دریافت میکنند، زنده میمانند و از بیمارستان ترخیص میشوند. همچنین، حدود 26٪ از افرادی که در بیمارستان دچار ایست قلبی-ریوی میشوند، زنده میمانند و ترخیص میشوند.
آیا میتوان از ایست قلبی جلوگیری کرد؟
بله، امکان پیشگیری از ایست قلبی وجود دارد. اگر در خانواده شما ریتمهای غیرطبیعی قلب وجود دارد، ممکن است بخواهید با یک مشاور ژنتیک مشورت کنید. آنها میتوانند به شما بگویند چه کسانی ممکن است در معرض خطر باشند یا نیاز به انجام آزمایش برای مشکلاتی که باعث آریتمی میشوند، داشته باشند. انجام آزمایشها میتواند به شما اطلاع دهد که آیا در معرض خطر ایست قلبی ناگهانی هستید یا خیر.
حتما بخوانید: علت سکته قلبی در جوانان چیست
چگونه از ایست قلبی پیشگیری کنیم؟
برای جلوگیری از وقوع مجدد ایست قلبی ناگهانی، پزشک شما میخواهد آزمایشهایی انجام دهد تا علت این رویداد قلبی را مشخص کند. این آزمایشها ممکن است شامل موارد زیر باشند:
- الکتروکاردیوگرام (ECG یا EKG)
- تصویربرداری تشدید مغناطیسی قلب (MRI قلب)
- آزمایش خون برای بررسی الکترولیتهایی که در هدایت الکتریکی قلب نقش دارند
- پایش آمبولاتوری (نظارت مداوم قلب در طول فعالیت روزانه)
- اکوکاردیوگرام (اکو)
- کاتتریزاسیون قلب
- مطالعه الکتروفیزیولوژی
درمانهایی که میتوانند از ایست قلبی جلوگیری کنند یا خطر بروز مجدد آن را کاهش دهند شامل:
- کاشت دفیبریلاتور کاردیوورتر قابل کاشت (ICD)
- سایر درمانهای آریتمی در افراد مستعد
- داروهایی مانند بتابلوکرها
- رفع گرفتگی عروق قلب با جراحی بایپس عروق کرونری (CABG) یا آنژیوپلاستی
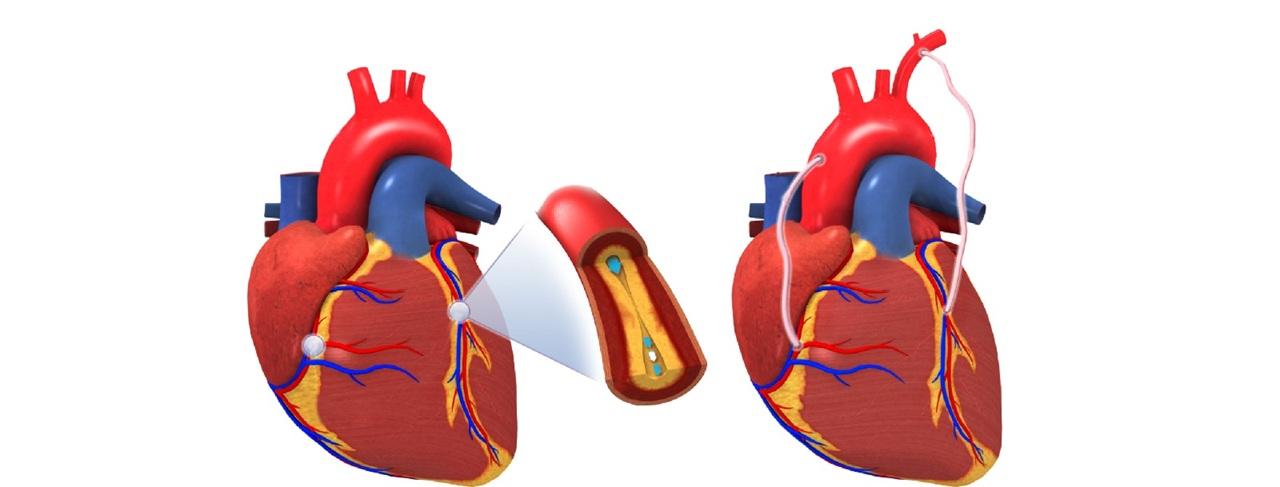
شما میتوانید با کنترل عوامل خطر خود به پیشگیری از ایست قلبی کمک کنید. این به معنای مدیریت شرایطی است که شما را در معرض خطر قرار میدهند (مانند کلسترول بالا، فشار خون بالا و دیابت) و زندگی سالمی را دنبال کردن. این موارد شامل:
- اجتناب از محصولات دخانیات
- مصرف غذاهای سالم برای قلب
- حفظ وزن مناسب و سالم برای خود
- فعالیت بدنی در بیشتر روزهای هفته
چگونه باید از خودم مراقبت کنم؟
نجات یافتن از ایست قلبی ناگهانی برای بسیاری شروع یک دوره طولانی بهبودی است. بسته به مدت زمانی که مغز شما بدون اکسیژن بوده، احتمالاً دچار آسیب مغزی خواهید شد. اگر برنامه توانبخشی در دسترس باشد، میتوانید از آن برای بازیابی تواناییهای خود استفاده کنید.
ممکن است ماهها طول بکشد تا فعالیتهای سادهای مانند راه رفتن و لباس پوشیدن که قبلاً انجام میدادید را دوباره بیاموزید. بسیاری از افراد به زندگی روزمره خود بازمیگردند، اما برخی به کمک مداوم نیاز دارند. با خودتان صبور باشید و به آرامی تلاش کنید تا دوباره بتوانید کارهایی را که هر روز انجام میدادید، انجام دهید.
پژوهشها نشان دادهاند که کیفیت زندگی بازماندگان ایست قلبی-ریوی پس از شش ماه بهبود یافته است. نجات یافتن از یک وضعیت تهدیدکننده زندگی میتواند باعث مشکلات سلامت روانی مانند سندرم پس از مراقبت ویژه شود. شما ممکن است از خدمات سلامت روان بهرهمند شوید تا به شما در مقابله با موارد زیر کمک کند:
- اضطراب
- افسردگی
- اختلال استرس پس از سانحه (PTSD)
- استرس
حتما بخوانید: بدترین خوراکی ها برای قلب
چه زمانی باید به پزشک مراجعه کنم؟
احتمالاً در طول بهبودی پس از ایست قلبی ناگهانی، با چندین پزشک ملاقات خواهید داشت. همچنین ممکن است تحت روشها یا درمانهایی قرار بگیرید که به پیشگیری از وقوع مجدد ایست قلبی کمک میکنند. حتماً به پزشک خود اطلاع دهید اگر علائم جدیدی دارید یا اگر در زمان مورد انتظار احساس بهبودی نمیکنید.
چه زمانی باید به اورژانس مراجعه کنم؟
اگر شاهد سقوط کسی و از حال رفتن او بودید، فوراً با 112 یا شماره اورژانس محلی تماس بگیرید. آنها میتوانند کمک بفرستند و شما را در انجام CPR راهنمایی کنند. CPR را شروع کنید و از فرد دیگری بخواهید دستگاه دفیبریلاتور خودکار خارجی (AED) را پیدا کند.
چه سؤالاتی باید از پزشکم بپرسم؟
ممکن است بخواهید از پزشک خود این سؤالات را بپرسید:
- آیا باید یک دستگاه AED برای استفاده در منزل تهیه کنم؟
- آیا برنامههایی برای کمک به بازگشت من به فعالیتهای عادی وجود دارد؟
- آیا خانوادهام در معرض خطر ایست قلبی هستند؟
- آیا من نیاز به دفیبریلاتور دارم؟
- آیا من یا اعضای خانوادهام باید آزمایش ژنتیکی انجام دهیم؟
سؤالات متداول
1. تفاوت ایست قلبی و حمله قلبی چیست؟
تفاوت ایست قلبی و حمله قلبی در این است که ایست قلبی به دلیل مشکل الکتریکی رخ میدهد، در حالی که حمله قلبی ناشی از مشکل جریان خون است. ایست قلبی ناگهانی همان حمله قلبی نیست، اما ممکن است پس از حمله قلبی رخ دهد.
2. آیا ایست قلبی همان مرگ ناگهانی قلبی است؟
در ایست قلبی، قلب شما از تپش میایستد، اما نجات هنوز ممکن است. با درمان فوری، میتوانید زنده بمانید. مرگ ناگهانی قلبی به ایست قلبی گفته میشود که در آن فرد نجات نمییابد.
3. آیا ایست قلبی دردناک است؟
برخی افراد قبل از اینکه به دلیل ایست قلبی بیهوش شوند، درد قفسه سینه را تجربه میکنند. با این حال، پس از از دست دادن هوشیاری دیگر دردی احساس نخواهید کرد. همچنین ممکن است پس از انجام CPR، درد قفسه سینه ایجاد شود.
سخن آخر
بهبودی پس از ایست قلبی نیازمند صبر و پیگیری مداوم است و شامل درمانها و مراقبتهایی میشود که به حفظ سلامت قلب و جلوگیری از بروز مجدد ایست کمک میکنند. رعایت ملاقاتهای پیگیری، مصرف منظم داروها و آموزش CPR به اعضای خانواده میتواند امنیت و آرامش خاطر شما را افزایش دهد، بهویژه که بسیاری از موارد ایست قلبی خارج از بیمارستان و در منزل رخ میدهد.
مطالب مرتبط:
علائم، علت و درمان سندروم قلب شکسته

دیدگاه ها